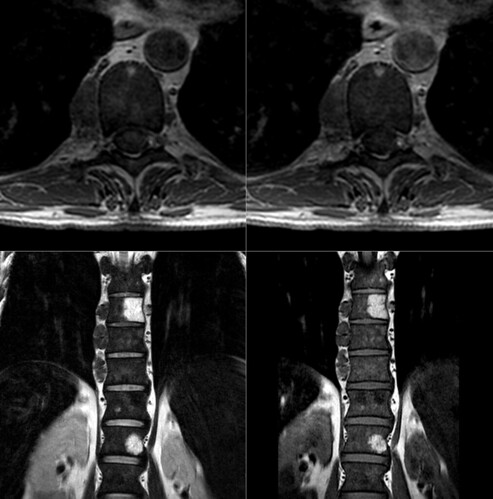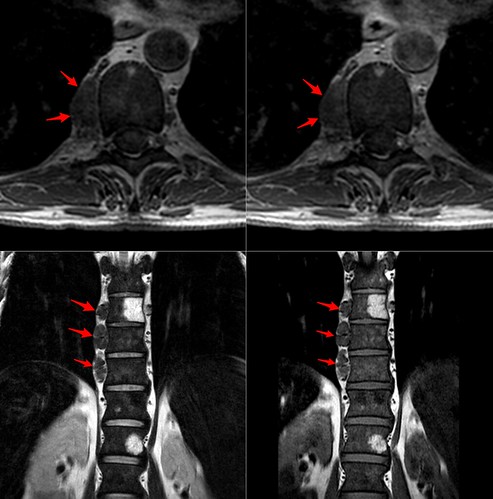
Las masas paravertebrales presentes en la resonancia objeto de nuestro caso problema número 2 corresponden a focos de hematopoyesis extramedular en un paciente con anemia hemolítica secundaria a esferocitosis hereditaria. Varios detalles orientaron el diagnóstico: el hecho de que fueran múltiples lesiones en localizaciones poco aleatorias, la ligera hiposeñal difusa en secuencia T1 de la médula ósea del esqueleto axial, el trastorno en el metabolismo del hierro (elevación de la ferritina) y, posteriormente, el descubrimiento del antecedente de enfermedad hematológica. Podéis leer la descripción de un caso similar en el siguiente enlace: Extramedullary Hematopoiesis at the Posterior Mediastinum in Patient with Hereditary Spherocytosis: A Case Report.