En una entrada anterior compartía con vosotros el enlace al artículo titulado "Imagen por resonancia magnética en la degeneración olivar hipertrófica", publicado en diciembre de 2015 en la revista "Radiología", que revisa los hallazgos de neuroimagen de cinco casos de degeneración olivar hipertrófica. Transcurrido el período de acceso gratuito al artículo he decidido compartir una copia del manuscrito aceptado para publicación para que podáis acceder a él de forma gratuita. Este artículo es una de las cinco citas bibliográficas del capítulo dedicado a la degeneración olivar hipertrófica en la tercera edición del libro Brain de Osborn de la colección Diagnostic Imaging
Imagen por resonancia magnética en la degeneración olivar hipertrófica
Blanco Ulla, M; López Carballeira, A; Pumar Cebreiro, JM.
Servicio de Radiología. Hospital Clínico Universitario
de Santiago de Compostela
Resumen
Objetivo
Repasar
los mecanismos fisiopatológicos de la degeneración olivar
hipertrófica, prestando atención a los aspectos epidemiológicos y
clínicos, y sobre todo a los hallazgos de imagen.
Material
y métodos
Se
revisaron 5 pacientes diagnosticados de degeneración olivar
hipertrófica en nuestro centro entre los años 2010 y 2013,
analizando los aspectos clínicos, epidemiológicos y radiológicos
relevantes.
Resultados
En
todos los casos se vio una hiperintensidad en los núcleos olivares
inferiores en las secuencias FLAIR y T2. Las secuencias potenciadas
en T1 no mostraron alteraciones de señal ni tampoco se observó
realce tras inyectar contraste intravenoso. En los casos en los que
se realizó una secuencia de difusión, no hubo alteraciones
significativas. Salvo en un paciente, en el que presumiblemente no
había pasado el tiempo necesario, en todos los restantes se vio una
hipertrofia olivar. Las alteraciones fueron bilaterales en dos de los
cinco individuos. En solo un caso las manifestaciones clínicas
fueron típicas.
Conclusión
Dado
que los pacientes pueden no presentar manifestaciones clínicas
atribuibles a la degeneración olivar hipertrófica, resulta
importante reconocer los signos radiológicos característicos.
Palabras
clave:
Resonancia
Magnética; Tronco Cerebral; Degeneración Olivar Hipertrófica;
Núcleo Olivar; Núcleo Rojo; Núcleo Cerebeloso; Bulbo Raquídeo;
Cerebelo.
Introducción
La
degeneración olivar hipertrófica (DOH) es una entidad patológica
poco frecuente caracterizada por una degeneración transináptica
secundaria a lesiones en el tracto dento-rubro-olivar o “Triángulo
de Guillain-Mollaret”, descubierto en 1931 por Guillain y Mollaret
(1). La expresión “degeneración neuronal transináptica” hace
referencia a la alteración de un grupo de neuronas cuando un proceso
destructivo interrumpe la mayoría de sus impulsos aferentes (2). La
degeneración puede ocurrir en otras localizaciones, pero la DOH ha
sido considerada un tipo morfológico único en el que se produce
hipertrofia de las neuronas degeneradas (3). Las lesiones de esta vía
son causadas con más frecuencia por enfermedad de origen vascular
(isquémica o hemorrágica) pero también puede hacerlo la
traumática, tumoral, manipulación quirúrgica, infecciones,
enfermedades desmielinizantes o degenerativas (4). Un porcentaje de
casos, que en alguna serie está en torno al 40%, es de causa
desconocida o sin lesión visible. Presentamos una serie de 5
pacientes con degeneración olivar hipertrófica, haciendo hincapié
en los aspectos epidemiólogicos y clínicos, y en los hallazgos en
resonancia magnética (RM).
Material
y métodos
La
vía dento-rubro-olivar (fig.1) conecta el núcleo rojo del
mesencéfalo, el núcleo olivar inferior del bulbo raquídeo y el
núcleo dentado contralateral del cerebelo. Fibras originadas en el
núcleo rojo descienden a través del tracto tegmental central hasta
alcanzar el núcleo olivar inferior ipsilateral. A su vez, la oliva
proyecta fibras al núcleo dentado contralateral a través del
pedúnculo cerebeloso inferior, cruzando la línea media a la altura
del núcleo olivar inferior. Para completar el triángulo, fibras
eferentes del núcleo dentado ascienden a través del pedúnculo
cerebeloso superior y se decusan hasta hacer sinapsis en el núcleo
rojo contralateral (4-15). La DOH es producida por lesiones que
afectan al tracto tegmental central o a la vía dento-rubral del
Triángulo de Guillain-Mollaret, que son las que van a producir la
desconexión olivar (16). Hemos revisado los aspectos clínicos,
epidemiológicos y radiológicos relevantes de 5 pacientes
diagnosticados de DOH en nuestro centro entre los años 2010 y 2013.
Todos
ellos fueron estudiados con RM, dos para control de la enfermedad de
base (ependimoma y hemorragia protuberancial), y tres por presentar
síndromes clínicos (síndrome cerebeloso y deterioro cognitivo).
Los
estudios se hicieron en un equipo Siemens MAGNETOM Symphony Maestro
Class 1,5T (Siemens Medical Systems, Erlangen, Alemania). En cuatro
pacientes se realizaron secuencias FLAIR axial, T2 axial, T1 axial
sin y con contraste intravenoso, y difusión con mapa de coeficiente
de difusión aparente. En el quinto se realizó una RM de base de
cráneo con secuencias T2 axial, T2 axial de alta resolución, y T1
axial y coronal con contraste intravenoso. Las imágenes fueron
revisadas prestando especial atención al tamaño y la señal de las
olivas bulbares, así como a la localización de la lesión causante.
Todos
los pacientes fueron examinados por un neurólogo, y tres de ellos
también por un neurocirujano. Se les realizó una exploración
física completa y neurológica, y, salvo en un caso en el que el
deterioro cognitivo lo impedía, se pudo hacer una anamnesis
correcta.
Resultados
Las
características epidemiológicas, las manifestaciones clínicas y
los hallazgos en la resonancia magnética se recogen en la tabla
1.Todos los pacientes eran mujeres y su edad media fue de 55 años.
En todos los casos los núcleos olivares inferiores fueron
hiperintensos en las secuencias T2 mientras que las secuencias
potenciadas en T1 no mostraron alteraciones de señal, ni tampoco se
observó realce con contraste intravenoso. Cuatro de los pacientes se
estudiaron con una secuencia de difusión, que fue normal. Salvo en
un caso, en el que presumiblemente no había pasado el tiempo
necesario (fig.2), en todos se vio una hipertrofia olivar (figs.3-6).
En dos individuos la lesión causante estaba en el cerebelo (ictus
isquémico y hematoma intraparenquimatoso, respectivamente) y la
afectación olivar fue contralateral (figs. 2 y 6). En otro, la
afectación era unilateral pero secundaria a la resección de un
ependimoma del cuarto ventrículo que presumiblemente dañó el
tracto tegmental central ipsilateral (fig.4). Las alteraciones fueron
bilaterales en dos pacientes. Uno de ellos sufrió un hematoma
protuberancial y en el otro la causa era desconocida (figs. 3 y 5).
En un caso (paciente 4) se realizó una RM de control a los 5 meses
que no mostró cambios significativos respecto a la que diagnosticó
la DOH. Solo en un individuo las manifestaciones clínicas fueron
típicas (temblor rúbrico).
Discusión
Existen
tres patrones de DOH dependiendo de la vía que afecta la lesión
primaria. En la hipertrofia olivar ipsilateral, la lesión primaria
afecta exclusivamente al tracto tegmental central. La hipertrofia
olivar contralateral se produce cuando la lesión primaria está
localizada en el cerebelo, bien en el núcleo dentado, bien en el
pedúnculo cerebeloso superior. La hipertrofia olivar será bilateral
si se daña tanto el tracto tegmental central como la vía
dento-rubral, o si se lesionan ambas vías dento-rubrales en la
decusación (7,10,15). En dos casos de nuestra serie la lesión
estaba situada en el cerebelo y la DOH era contralateral. En otro, la
afectación era unilateral pero secundaria a la resección de un
ependimoma del cuarto ventrículo, que presumiblemente dañó el
tracto tegmental central ipsilateral. Sin embargo, en nuestro
estudio, la enfermedad cerebrovascular fue la causa más frecuente,
lo que coincide con lo publicado (4-6,12).
La
principal característica patológica de la DOH es la hipertrofia en
respuesta a una lesión en el tracto dento-rubro-olivar. El mecanismo
propuesto para explicarla es una forma atípica de degeneración
transináptica. Es atípica porque en la DOH la pérdida de la
sinapsis funcional conduce a la hipertrofia neuronal con degeneración
vacuolar citoplasmática, astrocitosis e hipertrofia glial (3) frente
a la más conocida degeneración Walleriana, que implica cambios
degenerativos en la porción distal del axón.
Basados
en los estudios patológicos postmortem de Goto y Kaneko (13), se
describen seis estadios en la DOH: 1) no hay cambios apreciable en
las primeras 24 horas; 2) el amículum
olivar (cápsula de sustancia blanca que compone la periferia de la
oliva) degenera entre el segundo y el séptimo día; 3) hipertrofia
neuronal en aproximadamente tres semanas; 4) período de máximo
agrandamiento olivar, secundario a la hipertrofia tanto de las
neuronas como de los astrocitos, a los 8,5 meses aproximadamente; 5)
pseudohipertrofia, en la que las neuronas degeneran pero los grandes
astrocitos gemistocíticos persisten; 6) atrofia del núcleo olivar
varios años después de la lesión.
Según
Goyal et al (6), la hiperintensidad se presenta en las secuencias T2
en el primer mes después de la lesión y persiste varios años (al
menos 3 o 4) o puede ser permanente. La hipertrofia de la oliva suele
aparecer entre los 10-18 meses después de la lesión para
desaparecer a los 4 años. Asimismo, se establecieron tres estadios
evolutivos del núcleo olivar inferior en las secuencias de
resonancia magnética. El primer estadio se caracteriza por la
hiperintensidad en secuencias T2 sin hipertrofia olivar en los
primeros seis meses. En el segundo aparecen ambas y finaliza cuando
se resuelve la hipertrofia, es decir, 3-4 años después de la
lesión. El tercer estadio empieza al desaparecer la hipertrofia, se
caracteriza únicamente por la hiperintensidad T2 y suele permanecer
indefinidamente. Todos nuestros pacientes, salvo uno que
presumiblemente se encontraba en el primer estadio, estarían en el
segundo estadio evolutivo.
Otras
secuencias y técnicas de imagen de RM también han demostrado ser
útiles para diagnosticar esta entidad. Las secuencias de
susceptibilidad magnética permiten detectar la degeneración del
núcleo rojo en pacientes con DOH (17). En estudios de perfusión
cerebral mediante RM se ha descrito la hiperperfusión de los núcleos
olivares inferiores hipertróficos con incremento del volumen (VSC) y
el flujo sanguíneo cerebral (FSC) (18). Finalmente, estudios RM de
tensor de difusión han descrito un aumento de la difusividad radial,
que representa la desmielinización, y un aumento de la axial, que
traduce la hipertrofia neuronal (9). Estos parámetros pueden
reflejar la evolución temporoespacial de la degeneración
transneuronal asociada a la DOH de una manera consistente con los
estadios anatomopatológicos.
Entre
las manifestaciones clínicas asociadas a esta entidad se incluyen
las mioclonías palatinas, las oculares y el temblor dentorubral o de
Holmes. Las oscilaciones del temblor oculopalatino se originan en la
oliva inferior hipertrófica y son amplificadas por el cerebelo (19).
En nuestra serie, sin embargo, no observamos mioclonías palatinas, y
solo un paciente presentó un hallazgo típico de la enfermedad
(temblor dentorubral). Esto puede deberse a que las mioclonías
palatinas, principal hallazgo clínico de esta enfermedad, y otras
mioclonías dependientes de los núcleos troncoencefálicos, son muy
variables (4,5,7,8,15). Así, en una serie de 29 pacientes con DOH
confirmados anatomopatológicamente solo 2 individuos presentaban
temblor palatino (12).
El
diagnóstico diferencial se plantea con las enfermedades
que pueden manifestarse con una hiperintensidad del núcleo olivar
inferior en secuencias potenciadas en T2, incluyende tumores
(astrocitoma, metástasis y linfoma), isquemia, enfermedades
desmielinizantes, infecciosas (tuberculosis, VIH y rombencefalitis) e
inflamatorias (sarcoidosis). Las lesiones tumorales e infecciosas se
diferencian de la DOH por la captación de contraste. Pese a que
algunos infartos pueden agrandar la oliva oliva, la mayoría afectan
al bulbo posterolateral. La disminución de tamaño en los estudios
sucesivos permite descartar muchas enfermedades. Pero la clave
diagnóstica fundamental es la afectación de uno o ambos núcleos
olivares inferiores con una lesión en el tracto tegmental
ipsilateral, núcleo rojo ipsilateral, núcleo dentado contralateral
o pedúnculo cerebeloso superior contralateral (7,10,15).
En
definitiva, la hiperintensidad en FLAIR y T2 y el aumento de tamaño
del núcleo olivar inferior, asociadas a una lesión que afecte al
triángulo de Guillain-Mollaret, son las características clave para
diagnosticar la DOH. Los pacientes pueden no presentar
manifestaciones clínicas típicas por lo que es importante reconocer
los signos radiológicos característicos.
Bibliografía
- Guillain G, Mollaret P. Deus de myoclonies synchrones et rhythmees velopharyngolaryngo-oculo-diaphragmatiques. Rev Neurol (Paris). 1931;12:545–6.
- Foix C, Chavany J, Hillemand P. Le syndrome myoclonique de la calotte. Rev Neurol. 1926;33;942-56.
- Duchen LW. General pathology of neurons and neuroglia.In: Greenfield H, Corsellis JAN, Duchen LW, editors. Neuropathology. 4th ed. New York, NY: Wiley,1984;18-9.
- Hornyak M, Osborn AG, Couldwell WT. Hypertrophic olivary degeneration after surgical removal of cavernous malformations of the brain stem: report of four cases and review of the literature. Acta Neurochir (Wien). 2008;150:149–56.
- Kitajima M, Korogi Y, Shimomura O, Sakamoto Y, Hirai T, Miyayama H, et al. Hypertrophic olivary degeneration: MR imaging and pathologic findings. Radiology.1994;192:539–43.
- Goyal M, Versnick E, Tuite P, Cyr JS, Kucharczyk W, Montanera W, et al. Hypertrophic olivary degeneration: Metaanalisys of the temporal evolution of RM finding. AJNR Am J Neuroradiol. 2000;21:1073-7.
- Salamon-Murayama N, Russell EJ, Rabin BM. Diagnosis please. Case 17: hypertrophic olivary degeneration secondary to pontine hemorrhage. Radiology. 1999;213:814-7.
- Kojima S, Hirayama K, Nakajima M, Kijima M. Magnetic Resonance imaging findings in olivary pseudohypertrophy with pontine and midbrain hemorrahages. Prog CT. 1991;13:67-72.
- Dinçer A, Özyurt O, Kaya D, Koşak E, Öztürk C, Erzen C, et al. Diffusion tensor imaging of Guillain–Mollaret triangle in patients with hypertrophic olivary degeneration. J Neuroimaging. 2011;21:145–51.
- Sánchez Hernández J, Paniagua Escudero JC, Carreño Morán P, Asensio Calle JF. Degeneración hipertrófica de la oliva por lesión en el Triángulo de Guillain-Mollaret. Presentación de 2 casos. Neurologia. 2013;28:59-61.
- Sanverdi SE, Oguz KK, Haliloglu G. Hypertrophic olivary degeneration in children: four new cases and a review of the literature with an emphasis on the MRI findings. Br J Radiol. 2012;85:511–6.
- Jellinger K. Hypertrophy of the inferior olives. Report on 29 cases. Z Neurol. 1973;205:153-74.
- Goto N, Kaneko M. Olivary enlargement: chronological and morphometric analyses. Acta Neuropathol. 1981;54:275-82.
- Harter DH, Davis A. Hypertrophic olivary degeneration after resection of a pontine cavernoma: case illustration. J Neurosurg. 2004;100:717.
- Asal N, Yilmaz, O, Turan A, Yiğit H, Duymuş M, Tekin E. Hypertrophic olivary degeneration after pontine hemorrhage. Neuroradiology. 2012;54:413-5.
- RumboldtZ, Castillo M. Hypertrophic olivary degeneration. Brain imaging with MRI and CT. An image pattern approach.Rumboldt Z, Castillo M, Benjamin Huang, Andrea Rossi. First edition.Cambridge: Cambridge University Press. 132-4.
- Vossough A, Ziai P, Chatzkel JA. Red nucleus degeneration in hypertrophic olivary degeneration after pediatric posterior fossa tumor resection: use of susceptibility-weighted imaging (SWI). Pediatr Radiol. 2012;42:481–5.
- Pilgram SM, Varges D, Knauth M. Post-traumatic hypertrophic degeneration of the olivary nucleus with MRI detection of hyperperfusion. Rofo. 2008;180:61-3.
- Shaikh AG, Hong S, Liao K, Tian J, Solomon D, Zee DS, et al. Oculopalatal tremor explained by a model of inferior olivary hypertrophy and cerebellar plasticity. Brain. 2010;133:923–40.
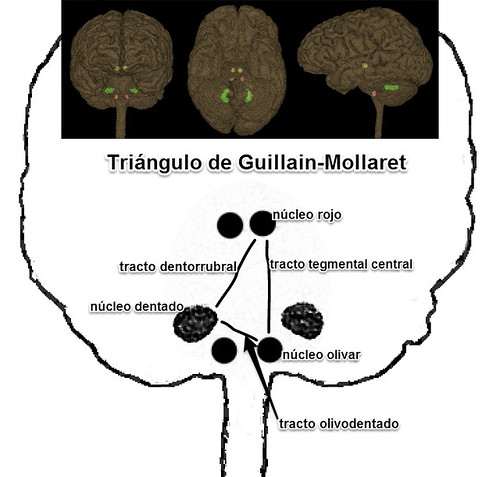
Figura
1.
Esquema del tracto dento-rubro-olivar o “Triángulo de
Guillain-Mollaret”. 1 Núcleo olivar. 2 Núcleo dentado. 3 Núcleo
rojo. 4 Tracto tegmental central. 5 Tracto dento-rubral. 6 Tracto
olivodentado.
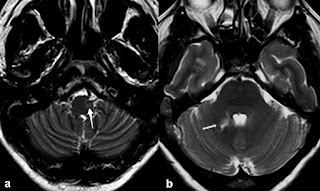
Figura
2.
Degeneración olivar hipertrófica unilateral (izquierda). a) Imagen
axial potenciada en T2 que muestra la oliva bulbar izquierda
hiperintensa (flecha blanca). b) Imagen axial potenciada en T2 que
muestra la afectación del pedúnculo cerebeloso superior derecho
(flecha blanca) por un infarto isquémico en el territorio de la
arteria cerebelosa superior.
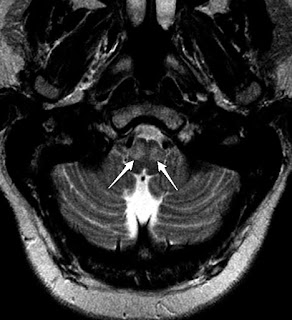
Figura
3.
Degeneración olivar hipertrófica bilateral. Imagen axial potenciada
en T2 que muestra las dos olivas bulbares hiperintensas y aumentadas
de tamaño (doble flecha blanca).
Figura
4.
Degeneración olivar hipertrófica unilateral. a) Imagen axial
potenciada en T2 que muestra la oliva bulbar derecha hiperintensa y
aumentada de tamaño (flecha blanca). b) Imagen axial potenciada en
T1 con contraste intravenoso que muestra un ependimoma del cuarto
ventrículo antes de la exéresis quirúrgica (flecha blanca).
Figura
5.
Degeneración olivar hipertrófica bilateral secundaria a un hematoma
protuberancial probablemente por lesión del tracto tegmental central
bilateral y posiblemente del tracto dentorrubral bilateral. a) Imagen
axial potenciada en T2 que muestra las dos olivas bulbares
hiperintensas y aumentadas de tamaño (doble flecha blanca). b)
Imagen axial potenciada en T2 que muestra una lesión hipeintensa
con un halo hipointenso (hemosiderina) correspondiente al hematoma
protuberancial (flecha blanca).
Figura
6.
Degeneración olivar hipertrófica unilateral (derecha) secundaria a
un hematoma cerebeloso izquierdo por lesión del núcleo dentado
izquierdo y tracto dentorrubral. a) Imagen axial potenciada en T2 que
muestra la oliva bulbar derecha hiperintensa y aumentada de volumen
(flecha blanca) y un hematoma en el hemisferio cerebeloso izquierdo
(flecha negra). b) Imagen FLAIR T2 que muestra la oliva bulbar
derecha hiperintensa y aumentada de volumen (flecha blanca).
Tabla 1
Fig1
Fig 2
Fig 3
Fig 4
Fig 5
Fig 6
© 2015 This manuscript version is made available under the CC-BY-NC-ND 4.0 license







No hay comentarios:
Publicar un comentario